01 脑出血概念
脑出血又叫脑溢血,是指脑内动脉破裂引起的脑内出血,脑出血有很多种原因,最常见的是高血压导致脑出血,还有一些原因是跟脑内血管病变有关系,包括动脉瘤可以导致蛛网膜下腔出血,还有一些病变,比如动静脉畸形、硬脑膜动静脉瘘,还有烟雾病,这些血管病导致脑出血也是不少见的。
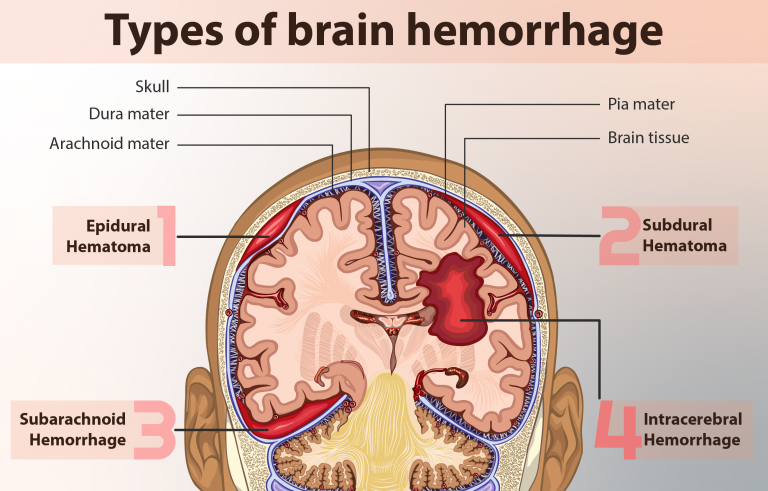
02脑血管解剖
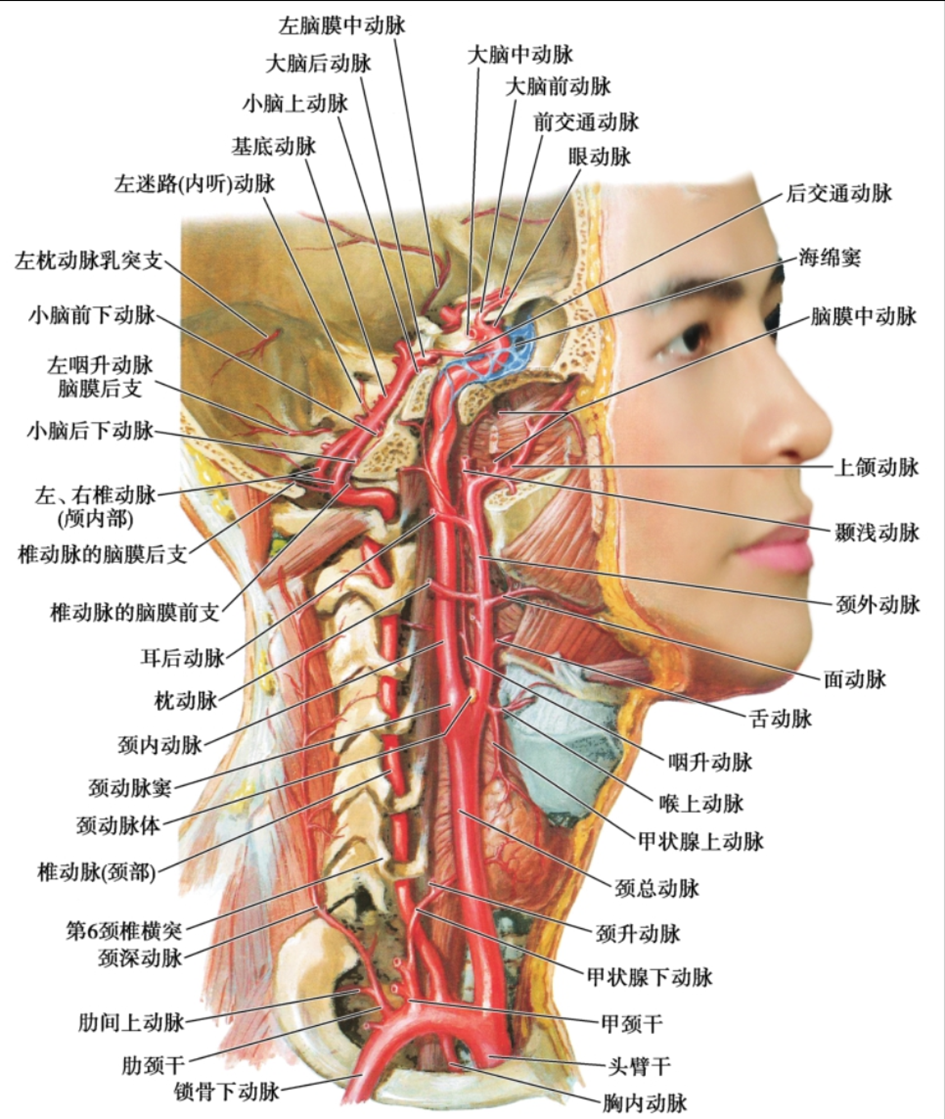
03脑出血的常见病因
1、高血压
高血压是脑出血最重要的病因及危险因素。
当脑内小血管管壁发生玻璃样变,在长期高血压的影响下,导致血管壁薄弱、变脆,弹性下降,当血压骤然升高时容易破裂而导致脑出血。
2、糖尿病
糖尿病患者并发症最常见的是动脉粥样硬化,导致脑出血的危险性较血糖正常者高数倍。
3、情绪激动
情绪激动是脑出血的又一重要诱因。因生气、情绪激动导致心跳加快、血压突然升高所致。
4、酗酒
饮酒是引起脑出血的另一危险因素。尤其酗酒,可引起血压增高或凝血机制改变和脑血流加速而促发脑出血。许多人往往并不是酗酒,就是逢年过节或遇高兴事,比平时多饮一些,可能就此危及性命或留下终身残疾。
5、吸烟
长期吸烟可促发动脉硬化,使血管脆性增加。在特殊情况下,大量吸烟可引起心血管和神经等系统的变化,从而引发脑出血。
6、气候变化
冬秋季好发。这是因为冬天天气冷、血管收缩、血压上升,而夏季天气转热、血管扩张、血压下降的缘故。
7、心脏病及血液系统疾病
冠心病、心肌梗塞、心律失常、血小板减少以及凝血功能障碍参与血管因素和血流动力学因素,从而诱发脑出血。
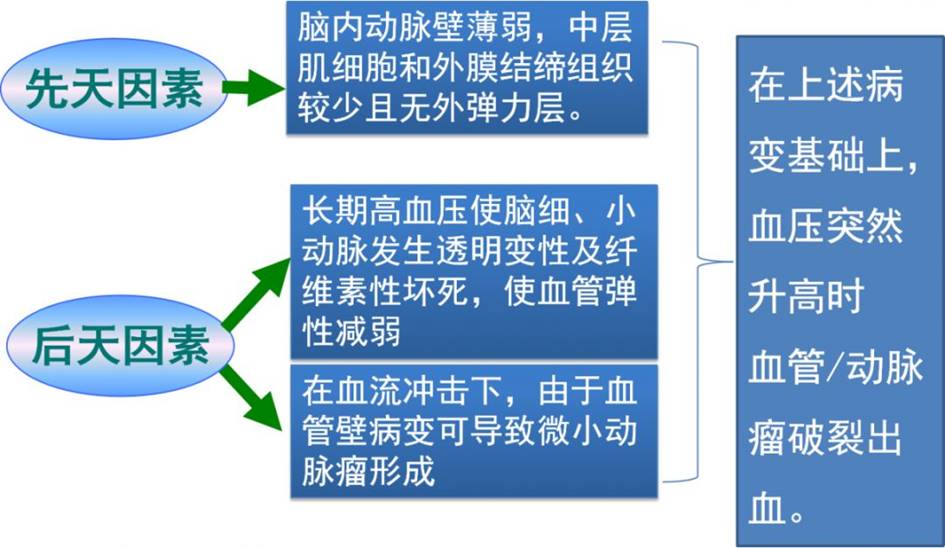
04脑出血的发病机制
脑出血的发病机制分为先天因素及后天因素:
05脑出血的病理分期
1.超急性期(4~6小时):出血区内红细胞完整,主要含有氧合血红蛋白,一般在出血3小时后出现灶周水肿。
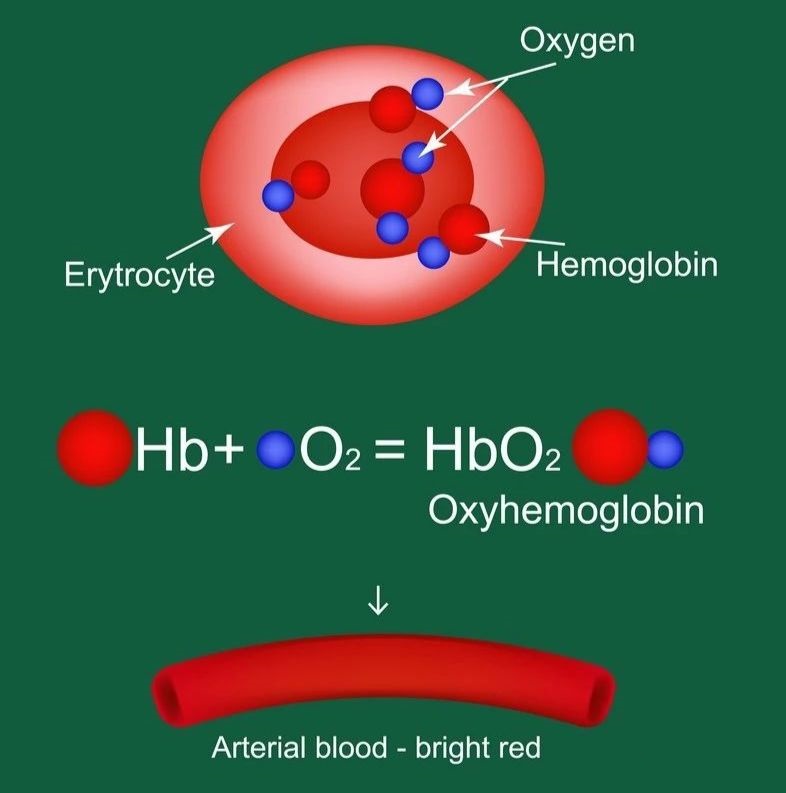
2.急性期(7~72小时):血肿凝成血块,红细胞明显脱水、萎缩,棘状红细胞形成,氧合血红蛋白逐渐变为去氧血红蛋白,灶周水肿、占位效应明显。
3.亚急性期
(1)亚急性早期(3~6天):红细胞内的去氧血红蛋白转变为高铁血红蛋白,上述改变先从血块的外周向中心发展,灶周水肿、占位效应仍存在。
(2)亚急性晚期(1~2周):红细胞皱缩、溶解并将高铁血红蛋白释放到细胞外。血块灶周水肿、占位效应减轻。血肿周围、血管周围出现炎性反应,并有巨噬细胞沉积。
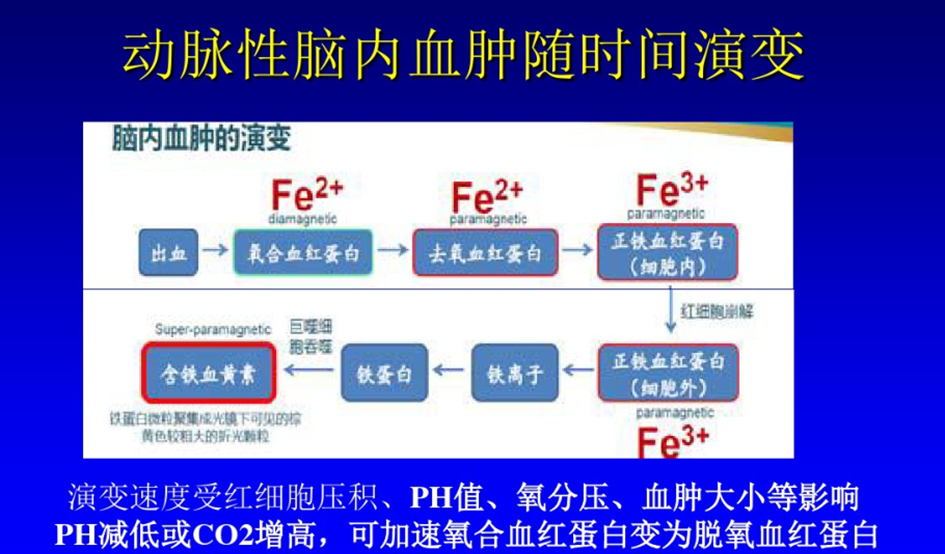
4.慢性期:
(1)慢性期早期:血块周围水肿消失,炎性反应开始消退。血管增生,血块缩小,灶周反应性星形细胞增生,还有细胞外高铁血红蛋白和巨噬细胞巨噬细胞内含有铁蛋白和含铁血黄素。
(2)慢性期晚期:血肿退变期,边缘有致密的胶原包膜,包括新生毛细血管、血管纤维基质、蛋白质、含铁血黄素等。
06脑出血的临床表现
脑出血患者常见呕吐,出血后血压明显升高,临床症状常在数分钟至数小时达到高峰,临床症状体征因出血部位及出血量不同而异,基底核,丘脑与内囊出血引起轻偏瘫是常见的早期症状;少数病例出现痫性发作,常为局灶性;重症者迅速转入意识模糊或昏迷。
1.运动和语言障碍
运动障碍以偏瘫为多见;言语障碍主要表现为失语和言语含糊不清。
2.呕吐
约一半的患者发生呕吐,可能与脑出血时颅内压增高、眩晕发作、脑膜受到血液刺激有关。
3.意识障碍
表现为嗜睡或昏迷,程度与脑出血的部位、出血量和速度有关。在脑较深部位的短时间内大量出血,大多会出现意识障碍。
4.眼部症状
瞳孔不等大常发生于颅内压增高出现脑疝的患者;还可以有偏盲和眼球活动障碍。脑出血患者在急性期常常两眼凝视大脑的出血侧(凝视麻痹)。
5.头痛头晕
头痛是脑出血的首发症状,常常位于出血一侧的头部;有颅内压力增高时,疼痛可以发展到整个头部。头晕常与头痛伴发,特别是在小脑和脑干出血时。
07常用的昏迷分级
格拉斯哥昏迷量表的具体内容包括 3 个部分,睁眼反应、语言反应和运动反应。
反应越差,分数越低,最后的得分相加起来就是我们平时所说的 GCS 评分,最高分值为 15 分,是正常响应,最低分值是为 3 分,为无反应。

08脑出血的常用的辅助检查
超急性期脑出血CT影像学表现
1. 血液自血管溢出后,最初血肿呈液性或半凝固状态(<4h),血肿呈略高密度影,密度可均匀一致,CT值达55~60Hu
2. 此后随血凝块的形成和收缩,血肿的密度随之增高,一般于出血后3~4小时后逐渐达到高峰,CT值可高达90Hu
3. 血肿周围可出现低密度环影,这与血肿内血凝块收缩、血清被挤出,以及血肿压迫周围脑组织造成缺血、坏死、水肿有关。
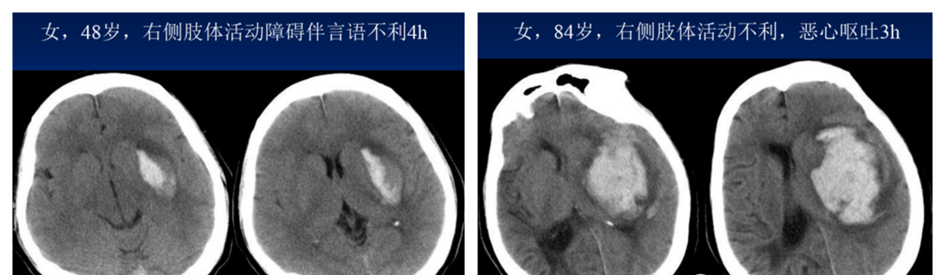
急性期脑出血CT影像学表现
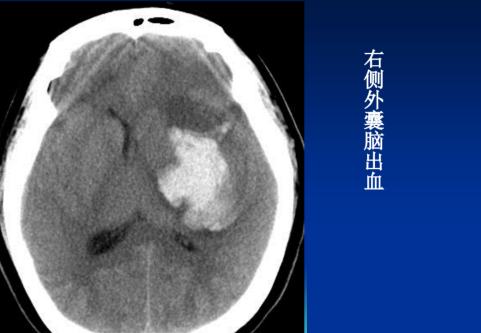
血凝块继续收缩,血肿呈高密度,CT值可高达80~90Hu。急性期脑出血呈典型的高密度。血肿在此期内水肿一般不太明显,这与外渗血液对邻近脑组织具有切割作用有关。(更正)下图为左侧外囊脑出血
亚急性期脑出血CT影像学表现
血肿随红细胞溶解、吸收,密度逐渐减低。从血肿的边缘开始,逐渐向中心发展。CT扫描所见血肿的吸收和缩小,仅是根据血肿由高密度逐渐变为等密度或低密度来判断的,而实际上此时血凝块的大小变化不大,所以占位效应并没有明显减轻。此期内血肿周围的水肿在早期逐渐达到高峰后,便开始吸收减退并消失。
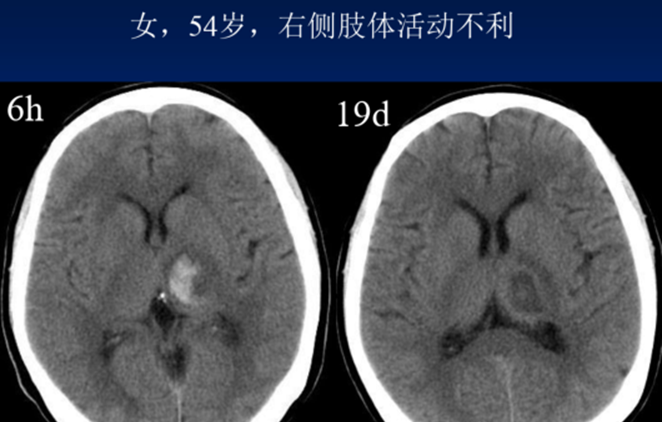
慢性期脑出血CT影像学表现
血肿逐渐变为低密度,周围水肿消失,无占位效应最后血肿区表现为边界清晰的囊腔或裂隙状低密度影,密度近似脑脊液。约10%可见有钙化,病灶周围常有萎缩性改变。约20%的小出血灶可逐渐吸收消失,CT复查可无异常发现。
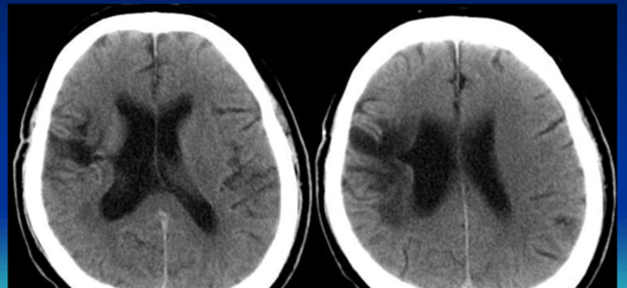
需要注意的
血肿的CT值与血红蛋白含量密切相关,血红蛋白每下降1pg,CT值降低2Hu:因此,重贫血的患者,脑出血开始即表现为等密度或稍低密度,但其仍有明显的占位效应。
09脑出血的院前急救
第一步:应立即打120,讲清楚患者的性别,年龄,地点电话,并将患者的发病症状准确无误地描述给医生。
第二步:将患者平躺在地板或硬板床上,将患者的头部稍抬高15到30度,稍向后仰,并将其偏向右侧或左侧,使患者呼吸顺畅,利于呕吐物从口腔流出。
第三步:对于患者的头部进行物理降温,从冰箱中取出一些冷冻的物品,包裹在毛巾或塑料袋中,扎紧后放在患者的颈部,枕部,头顶和前额,这样有利于快速止血,减少大脑的损伤。
第四步:患者大小便失禁时,应就地处理,不可随意移动患者身体,以防脑出血加重。
第五步:口服药物调整血压,若患者的神智较为清楚,可让其口服特效药;若患者此时神智已不清,则需要在医生的监护下使用一些静脉降压药物。
10脑出血治疗的基本原则
脑出血的基本治疗原则包括:
①脱水降颅压,减轻脑水肿;②调整血压;③防止继续出血;④保护血肿周围脑组织;⑤促进神经功能恢复;⑥防治并发症。
1.急性期治疗:急性期治疗重点是控制出血和降低脑内压力、要使用甘露醇、高渗盐水来进行脱水,防治脑部水肿发生脑疝。
2.开颅血肿清除术:小脑出血患者手术减压可降低死亡率,改善功能。建议神经功能恶化或脑干压迫和(或)脑室梗阻性脑积水的小脑出血患者尽快进行血肿清除手术。
3.微创手术:具有减少手术创伤、缩短手术时间,局部麻醉操作降低麻醉风险等优势。
4.去骨瓣减压术:当其他选择既不可用也不可行时,神经外科医生会采取半颅骨切除术作为最后手段。
5.脑室引流、血块溶解术:45%的自发性脑出血患者都会发生脑室出血,单纯使用脑室插管难以保持引流管通畅可能会无效,有时会使用溶栓药作为脑室插管的一种辅助手段。
6.药品治疗:止血药物有重组VIIa因子、氨基己酸、止血环酸。由于止血药物治疗脑出血临床疗效尚不确定,且可能增加血栓栓塞的风险,不推荐常规使用。
11脑出血的预防措施
1.定期监测血压:对于高血压或有高血压倾向的人群一定要定期监测血压。测量血压时注意保持环境安静、温度适宜、情绪平稳,安静休息5分钟后再进行测量。每日早晚各测一次,详细记录测量血压的日期及血压读数,养成良好的记录习惯。
2.平稳控制血压:大多数脑出血是由高血压引起的,因此高血压患者应按时吃药,将血压保持在正常范围。临床上,很多高血压患者在用药时不听从医生指导,经常觉得自己好点了就不吃药,甚至自行增减药量,导致血压剧烈波动,从而诱发脑出血。
3.积极治疗易引起脑出血的原发病,如糖尿病、高脂血症等。
4.避免“三高”饮食:高盐、高糖、高脂肪的食物容易让血管承受压力,诱发脑出血。
5.控制体重,合理进行体育运动:控制体重可以明显起到降低血压的效果。
6.保持心情舒畅:精神紧张等情绪可引起血压升高,因此保持心情舒畅十分必要。
7.养成良好的生活习惯:戒烟、限酒、按时作息,保证足够的睡眠和休息时间(有午睡习惯者坚持),保持大便通畅,勿使劲搬抬重物。
8.季节更替,注意加强个人防护:高血压脑出血有明显的季节性,1—3月、9—12月的高血压脑出血发病率明显偏高。因此,当季节交替时,一定要提高警惕,加强血压监测,避免意外发生。














